- U bevindt zich hier:
- Home
- Afdelingen
- Folders
- Amputatie van een ledemaat
Amputatie van een ledemaat
Inleiding
Deze folder geeft u informatie over de procedure rond een amputatie van een ledemaat. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven.
Een amputatie
Onder een amputatie verstaan we het afzetten van een deel van het menselijk lichaam, bijvoorbeeld een teen, voet, been, vinger, hand etc.
Het is duidelijk dat een amputatie een ingrijpende gebeurtenis is voor alle betrokkenen: patiënt, familie, omgeving, maar ook voor de arts. Daarom wordt pas na zeer zorgvuldig afwegen een amputatie voorgesteld.
Wanneer amputeren?
Het advies om te amputeren is meestal omdat er een zodanige weefselschade (beschadiging of versterf) is, dat niet amputeren ernstige gevolgen heeft voor het verdere leven.
Oorzaken zijn:
- ernstige vaatproblemen, waarbij een andere behandeling niet meer kan;
- ernstige weefselschade waarbij de kans op uitbereiden van de infectie vergroot, met name bij patiënten met diabetes (suikerziekte);
- ondraaglijke pijnklachten, veroorzaakt door ernstige zenuwschade;
- ongeval;
- tumor.
De operatie
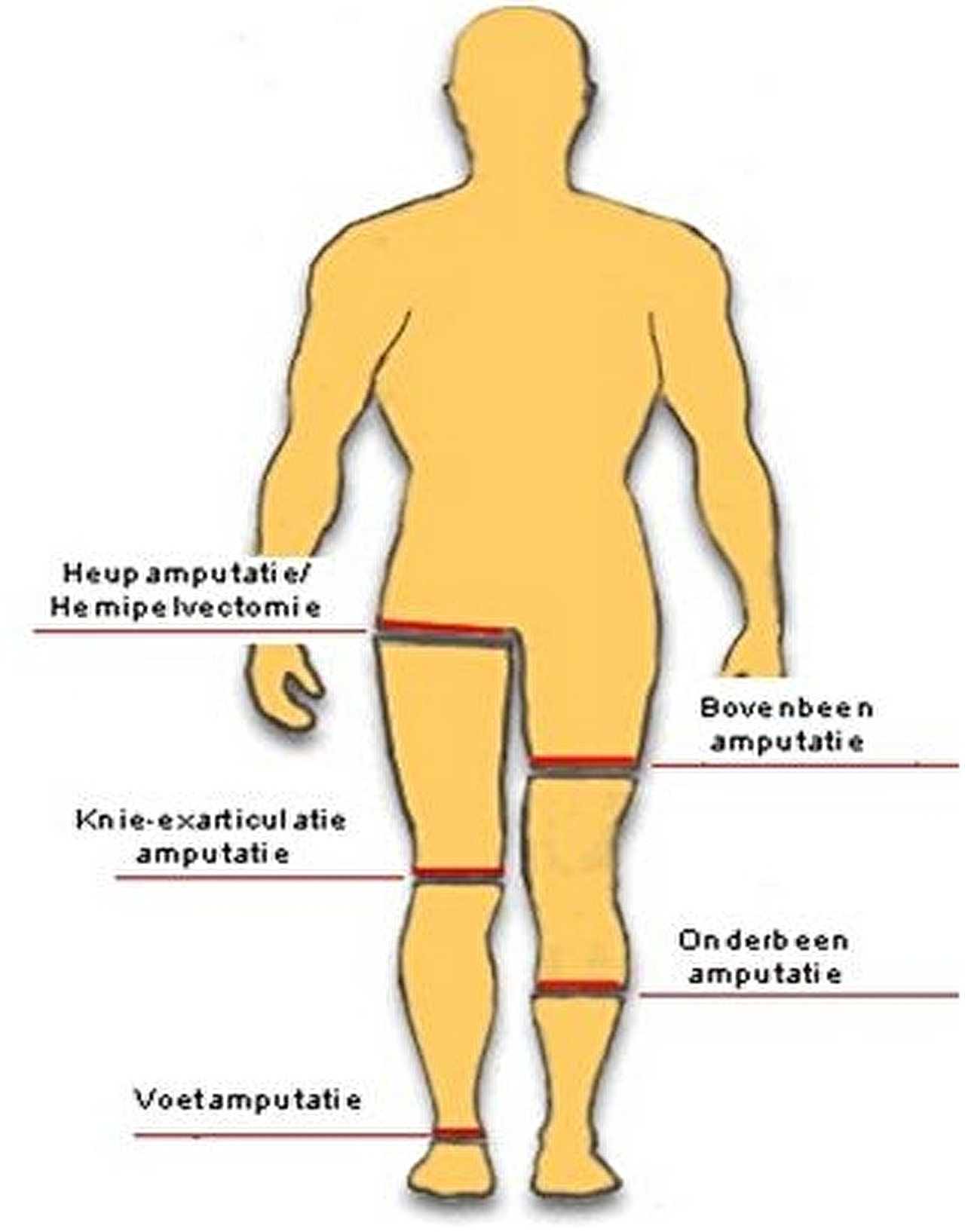
Voor de operatie bespreekt de arts met u tot hoever het aangedane ledemaat wordt geamputeerd (=amputatieniveau). Dit gebeurt vaak in overleg met de revalidatiearts.
Bij levensbedreigende situaties zoals na een ongeval is het voeren van zo’n gesprek uiteraard niet mogelijk.
Bij een amputatie van een deel van het been wordt het amputatieniveau niet bepaald door het niveau van de weefselschade, maar door de plaats waar na de operatie een prothesevoorziening moet worden aangebracht. Zo kan bij een ernstige infectie van de voet het amputatieniveau niet bij de voet of enkel komen te liggen, maar een handbreedte onder de knie. Onder dat niveau is namelijk geen goede en stabiele prothesevoorziening mogelijk en een amputatie bij de enkel zal te dicht bij de infectie zijn.
Meestal sluit de arts de wond. Bij een vergrote kans op wondinfectie kiest men er voor de wond open te laten. Als de infectieverschijnselen onder controle zijn wordt de stomp gecorrigeerd en de wond gesloten.
Na de operatie
Na de operatie verbindt men de amputatiestomp met een zogenaamd stompverband of gipskoker. De periode na de operatie is gericht op herstel van de wond en de ontwikkeling van de functie in het restant van het geamputeerde lichaamsdeel. Revalidatie en oefentherapie onder leiding van de revalidatiearts en de fysiotherapeut(e) worden belangrijke zaken voor u. De revalidatiearts bekijkt welke revalidatie- en prothesevoorziening er in uw nieuwe situatie mogelijk zijn.
De revalidatiemogelijkheden en duur van uw ziekenhuisopname zijn afhankelijk van:
- uw lichamelijke conditie;
- bijkomende ziekten of gebreken;
- amputatieniveau;
- amputatiestomp.
Fantoompijn
Door de amputatie worden zenuwen doorgesneden. De zenuwen blijven wel prikkels doorgeven naar de hersenen alsof het geamputeerde lichaamsdeel er nog is en u kunt hier nog pijn aan voelen. Dit noemt men fantoompijn.
Het ontslag
Afhankelijk van uw situatie is het mogelijk dat na ontslag uit het ziekenhuis de revalidatie wordt voortgezet in een verzorgings- of verpleegtehuis of een revalidatiecentrum. Wanneer speciale thuishulp (gezinszorg of wijkverpleging) nodig is, wordt die vanuit het ziekenhuis geregeld.
Complicaties
Geen enkele operatie is zonder risico’s. Zo is ook bij amputatie een kans op complicaties aanwezig, zoals:
- nabloeding;
- wondinfectie;
- wond geneest niet;
- trombose;
- longontsteking;
- doorliggen.
Wat te doen bij complicaties
Krijgt u binnen 60 dagen na de operatie problemen die te maken hebben met de operatie? Neem dan contact op met de polikliniek chirurgie van het ziekenhuis.
Contact
De polikliniek chirurgie is te bereiken op 088 - 70 67 368.
Kijk op de website voor de actuele bereikbaarheid van de polikliniek: Chirurgie - Bravis | Bravis
Gebruikt u de BeterDichtbij app en is uw vraag niet dringend? Stel uw vraag dan aan polikliniek chirurgie via de BeterDichtbij app.
Buiten kantooruren kunt u tot 1 week na uw ontslag bellen met de spoedeisende hulp:
088 - 70 68 889 Bravis locatie Roosendaal
088 - 70 67 302 Bravis locatie Bergen op Zoom
Vragen
Heeft u nog vragen? Stel ze gerust aan uw behandelend arts.
04/25

