- U bevindt zich hier:
- Home
- Afdelingen
- Folders
- Informatie over Diabetes
Informatie over Diabetes
Inleiding
In deze folder leest u alle informatie over diabetes. Wat is diabetes, wat zijn de symptomen en welke behandeling is er mogelijk? Uiteraard kan uw arts u het beste informeren over deze ziekte en de behandeling.
In het Bravis ziekenhuis werken diabetesverpleegkundigen, zij zijn gespecialiseerd in diabetes. Zij leren u bijvoorbeeld omgaan met insulinepennen en bloedglucosemeters. Daarnaast kunnen diëtisten u informeren over voeding bij diabetes.
Wat is diabetes?
Diabetes (“doorloop”) mellitus (“zoet als honing”) ofwel suikerziekte is een verstoring van de glucosestofwisseling in het lichaam.
Om ons lichaam van brandstof te voorzien moeten we eten. Brandstof is voortdurend nodig. Cellen krijgen
brandstof, doordat verteerd voedsel in het bloed wordt opgenomen. De verbranding levert energie.
Ons dagelijkse eten en drinken bevat de volgende voedingsstoffen
- koolhydraten (zit vooral in brood, pasta, aardappelen, zoetigheid, fruit en melk);
- eiwitten;
- vetten.
Koolhydraten worden door de spijsvertering omgezet in glucose (suiker), waardoor je meer energie krijgt. Suiker is niet alleen belangrijk om snel energie te krijgen, maar zorgt er ook voor dat de hersenen en het zenuwstelsel goed blijven werken. Om de glucose uit het bloed naar de cellen te vervoeren is insuline nodig
Werking alveesklier
Insuline wordt aangemaakt in de alvleesklier (pancreas), een orgaan dat achter de maag ligt. De alvleesklier geeft indien nodig de overbodige insuline af aan het bloed. Hoe meer glucose in het bloed, hoe meer insuline er afgegeven wordt. Als de alvleesklier (pancreas) onvoldoende of helemaal niet meer werkt en dus onvoldoende of geen insuline afgeeft neemt het lichaam te weinig of geen glucose op. De glucose wordt dan niet gebruikt als voedingsstof voor de lichaamscellen, maar verlaat het lichaam via de urine. Er moet dus steeds een balans zijn tussen glucose en insuline in het bloed. De normale waarden van een bloedglucosespiegel schommelt tussen de 4 en 8 mmol/liter.
Diabetes is een chronische ziekte. Iedereen kan diabetes krijgen. Er is een verhoogde kans op diabetes indien het al in de familie voorkomt. Diabetes is geen besmettelijke ziekte.
Hoe ontstaat diabetes?
Bij mensen met diabetes produceert de alvleesklier onvoldoende of geen insuline. Soms maakt de alvleesklier wel voldoende insuline aan, maar werkt die niet goed. De lichaamscellen nemen geen glucose op. De glucose blijft dan in het bloed zitten, waardoor de bloedglucosespiegel stijgt. Is die bloedglucosespiegel lange tijd veel te hoog? Dan zorgt het lichaam ervoor dat de glucose toch verdwijnt via de urine. De cellen krijgen dan geen brandstof waardoor een tekort ontstaat aan energie en er vermoeidheid optreedt.
Heeft u last van;
- meer dorst en meer plassen;
- moeheid en lusteloosheid;
- minder goed gaan zien;
- verminderd concentratievermogen.
Dan is het verstandig om zo snel mogelijk de huisarts te raadplegen. Deze kan snel constateren of u diabetes heeft.
Diabetes type 1
Bij diabetes type 1 produceert de alvleesklier geen insuline meer, waardoor de lichaamscellen de glucose uit het bloed niet meer opnemen. Ze hebben een gebrek aan brandstof en lijden als het ware honger. De nieren filteren normaal gesproken het bloed en houden glucose tegen. Komt de bloedglucose echter boven de 10 mmol/liter, dan laten de nieren te veel glucose en water door. Een deel van de glucose plast u dus met de urine uit. Toch stijgt het glucosegehalte in het bloed tot schadelijke hoogte.
Symptomen diabetes type 1
- veel plassen;
- erg veel dorst;
- veel afvallen door vetverbranding. Daarbij ontstaan chemische stoffen in het bloed, zogenaamde ketonlichamen. De adem ruikt dan sterk naar aceton en er kan verzuring van het bloed optreden wat vaak gepaard gaat met braken. In zo’n geval is een ziekenhuisopname nodig;
- een sterke stijging van de bloedglucosespiegel.
Diabetes type 2
Van alle diabetespatiënten heeft ongeveer 90% type 2 diabetes. De alvleesklier maakt dan meestal nog wel insuline aan, maar niet genoeg. De lichaamscellen zijn vaak minder gevoelig geworden voor insuline. Daardoor kan de glucose de cel niet in. Type 2 diabetes wordt vaak met een dieet, al dan niet in combinatie met tabletten, behandeld. Soms is insulinetherapie nodig.
Symptomen diabetes type 2
De symptomen zijn veel minder uitgesproken dan bij diabetes type 1;
- meer drinken en meer plassen;
- vaak fors overgewicht in plaats van gewichtsverlies. Afvallen en effectief bewegen kan de ongevoeligheid voor insuline verminderen en dus de bloedglucosewaarden verbeteren;
- moe en lusteloosheid.
Bovenstaande symptomen worden dikwijls ten onrechte aan de ouderdom toegeschreven waardoor diabetes type 2 vaak pas na jaren, bij toeval, wordt ontdekt.
Hypoglykemie (Hypo = bloedglucose onder de 3,5 mmol/l)

Symptomen
- wisselend humeur;
- hoofdpijn;
- bleekheid;
- moeheid;
- zweten;
- honger;
- slecht zien;
- duizeligheid;
- beven.
Symptomen
- wisselend humeur;
- hoofdpijn;
- bleekheid;
- moeheid;
- zweten;
- honger;
- slecht zien;
- duizeligheid;
- beven.
Oorzaken
- te hoge insulinedosis;
- te weinig gegeten of te lang gewacht met eten;
- te grote inspanning, verhoogde lichaamsbeweging;
alcohol/medicatie;
soms onverklaarbaar.
Wat te doen bij een hypo?
- Controleer de glucosewaarde en neem drie tot vijf dextro’s.
- Zijn de klachten na twintig minuten niet over? Meet dan de bloedglucose. Is die nog onder de vier? Neem dan nogmaals drie tot vijf dextro’s.
- Duurt het langer dan 1½ uur tot uw volgende maaltijd? Neem dan nog iets extra’s met
± 7 gr. koolhydraten, bijvoorbeeld een speculaasje of een volkoren biscuitje. - Krijgt u de hypo ’s nachts of voor het slapen gaan? Eet dan nog iets met ± 15 gram koolhydraten. Bijvoorbeeld een plakje ontbijtkoek, een appel, boterham met hartig beleg of een liga.
- Heeft u een hypo als gevolg van een grotere lichamelijke activiteit? Eet dan naast de dextro’s ±7 gram koolhydraten. Dat is bijvoorbeeld één volkoren biscuitje of twee maria biscuitjes of een glas melk of yoghurt.
Belangrijk
Raadpleeg uw diabetesverpleegkundige of arts als u:
- Meerdere hypo’s heeft in een week.
- Telkens op hetzelfde tijdstip in de week hypo’s heeft.
Hyperglykemie (Hyper = bloedglucose boven de 10 mmol/l).
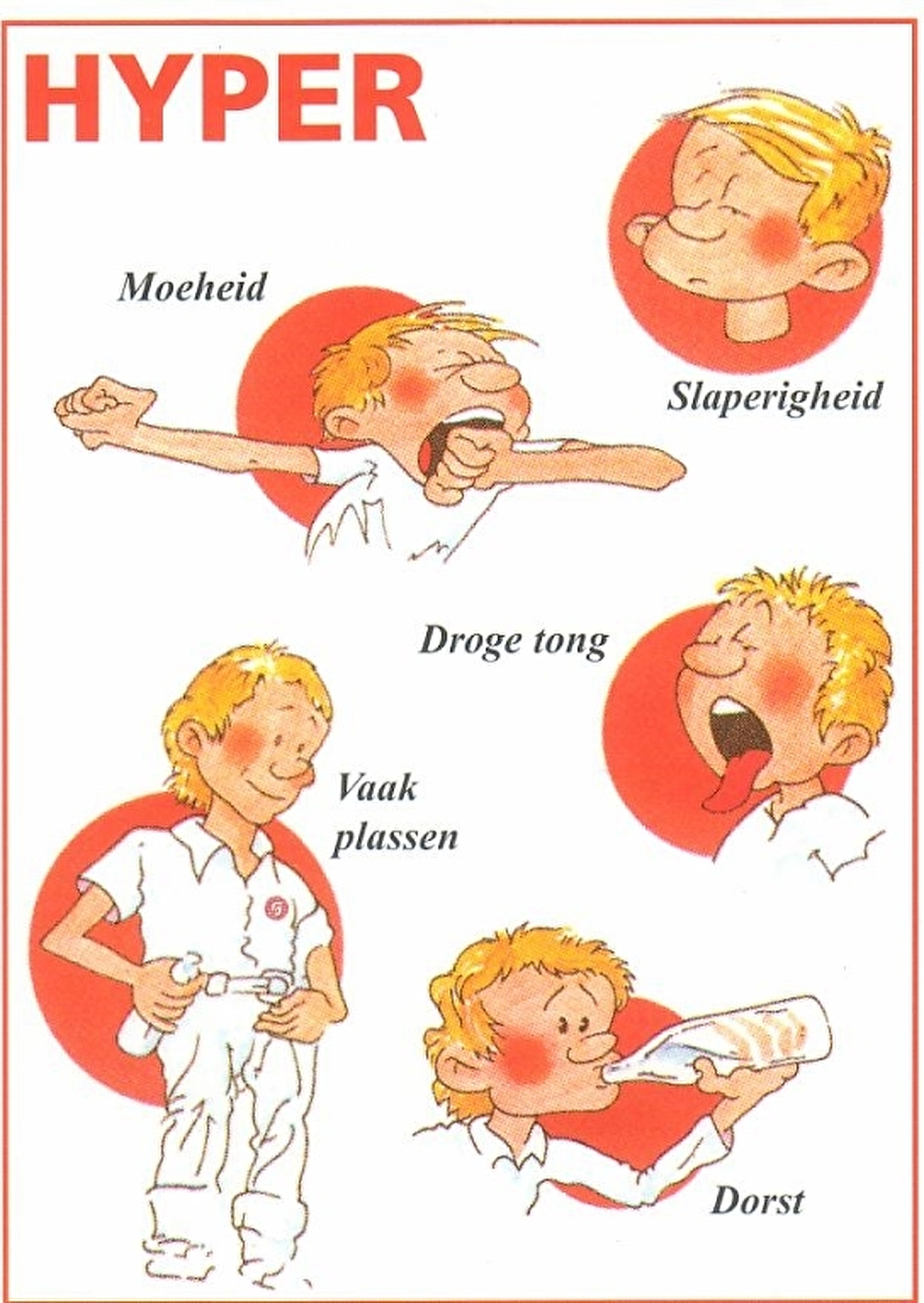
Symptomen:
- moeheid;
- slaperigheid;
- droge tong;
- vaak plassen;
- dorst.
Oorzaken:
- te lage insulinedosis;
- injectie vergeten;
- te veel gegeten (suikers);
- ziekte (infectie/koorts);
- emoties of stress;
minder lichaamsbeweging;
medicijnen (bijvoorbeeld prednison).
Wat te doen?
- Controleer de glucosewaarde.
- Drink voldoende (water/thee/koffie zonder suiker).
- Volg de adviezen van uw arts of diabetesverpleegkundige op.
Belangrijk
Raadpleeg uw diabetesverpleegkundige of arts als u hoge bloedsuikers heeft en moet braken.
Behandeling
Voldoende bewegen
Bewegen bevordert de conditie van hart en bloedvaten, houdt spieren en bloedvaten soepel en houdt de bloeddruk op peil. Door te bewegen werkt insuline beter en daalt de bloedglucose. Voldoende redenen dus om te bewegen. Minimaal een half uur per dag. Dat kan door te sporten, maar ook wandelen, fietsen, stofzuigen, auto wassen, traplopen of ramen lappen zijn vormen van bewegen.
Dieet
Een dieet is de basis van de behandeling. Koolhydraten (suikers), vetten en eiwitten dragen bij aan een evenwichtige voeding. Koolhydraten komen uiteindelijk als glucose in het bloed en hebben rechtstreeks invloed op de bloedglucosespiegel. Let daarom goed op de hoeveelheid koolhydraten die u eet.
De behoeften zijn voor iedereen anders. Stel daarom in overleg met uw diëtiste uw dieet samen.
Bij elke maaltijd stijgt de bloedglucosewaarde. Er moet dus op dat moment voldoende insuline in uw bloed aanwezig zijn om dit te compenseren.
Heeft u vragen over uw dieet? Neem dan gerust contact op met de afdeling diëtetiek. Deze afdeling is op werkdagen van 13.00 tot 13.30 uur te bereiken via telefoonnummer 088 - 70 68 429.
Tabletten
Er zijn drie soorten medicijnen die verschillend werken:
- Stimuleren van de insulineproductie van de alvleesklier en verbeteren van de insulinegevoeligheid.
- Verbeteren van de insulinegevoeligheid.
- Remmen van de opname van koolhydraten vanuit de darmen.
De behandeling verschilt per persoon en is afhankelijk van de bloedglucosewaarden en de lichamelijke gesteldheid. Er wordt soms gestart met een dieet, maar vaker een combinatie van dieet en tabletten. Indien de maximale dosering niet goed aanslaat, is behandeling met insuline nodig. Heeft u vragen over uw behandeling? Neem dan contact op met uw behandelend arts.
Insuline
Er bestaan verschillende soorten insuline en verschillende insulinetherapieën.
Uw behandelend arts bepaalt welke insulinetherapie voor u het beste is. Natuurlijk kunt u altijd met uw arts de voor- en nadelen bespreken. Er zijn verschillende systemen om insuline toe te dienen. Bespreek met uw diabetesverpleegkundige de mogelijkheden. Laat nooit tussen twee injecties door het insulinenaaldje op de pen zitten. Dit kan verandering in de samenstelling van de insuline veroorzaken en afwijkende bloedglucosewaarden opleveren.
Spuitplaatsen
Insuline wordt toegediend in het onderhuids vet, direct onder de huidlaag. Deze is wisselend van dikte, afhankelijk van de plaats op het lichaam.
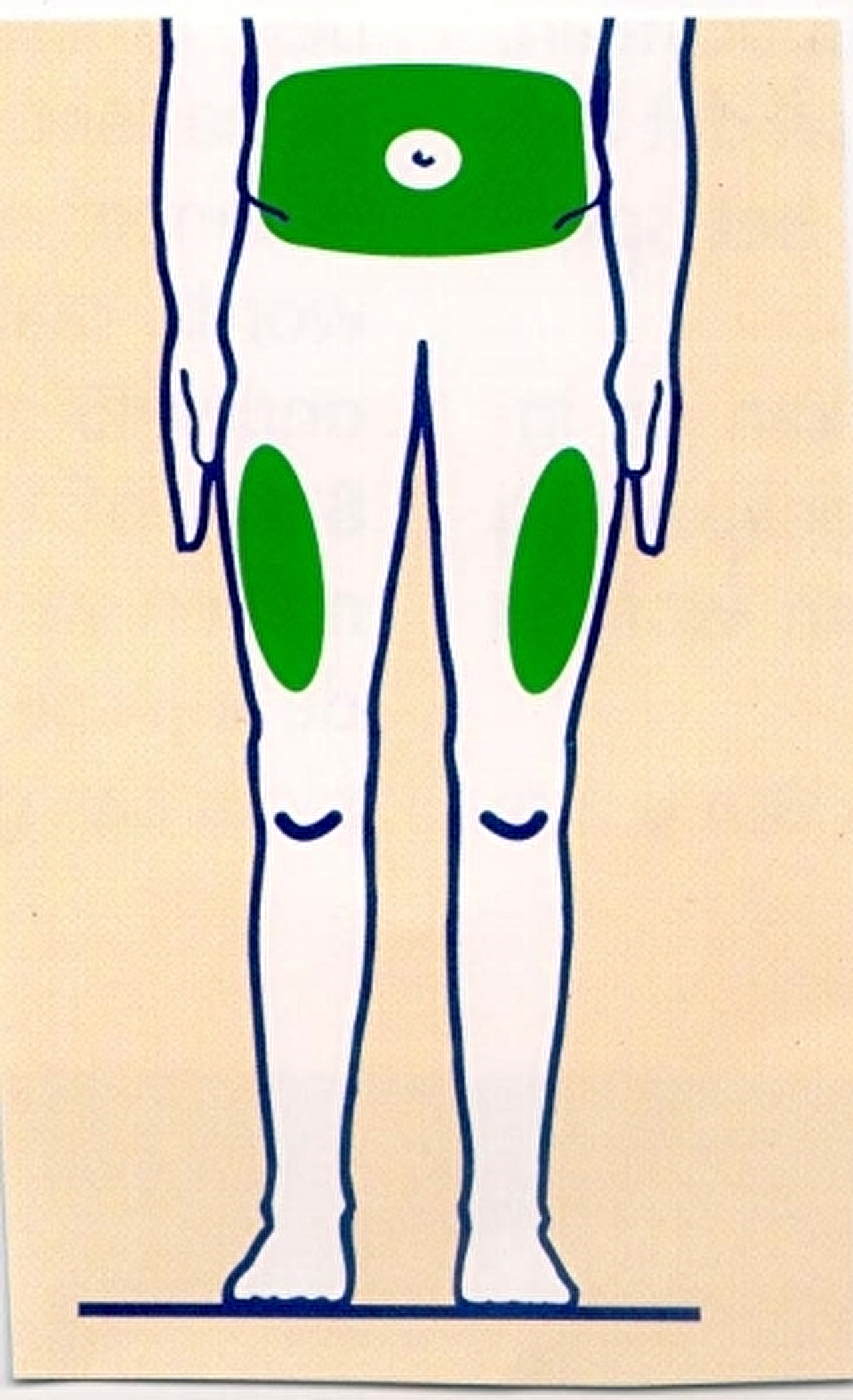
Insuline wordt over het algemeen op twee plaatsen geïnjecteerd (zie figuur):
- In de buik: laat één à twee vingers rondom de navel vrij. Gebruik verder de hele vetlaag.
- In de benen: alleen in de vetlaag in de boven- en buitenkant van de bovenbenen. Laat een handbreedte boven de knie en onder de lies vrij.
In de buik wordt insuline sneller opgenomen dan in de benen. Overleg met uw arts of diabetesverpleegkundige wat voor u de beste injectieplaats is. U brengt het insulinenaaldje loodrecht in de huid in, zonder de huidplooi op te pakken. Ontlucht voor het opdraaien van de eenheden de pen altijd eerst met twee eenheden. Komt er geen insuline uit de naald? Ontlucht dan nogmaals. Dit om te controleren of het naaldje open is en de pen goed werkt.
Versnellen van de insuline-opname
Houd er rekening mee dat inspanning van een spier (bv. fietsen) of verandering van temperatuur (bv. een warm bad) de insuline-opname versnellen.
De conditie van de insuline-spuitplaatsen
Heeft u bulten, blauwe plekken, harde schijven of kuilen op de plaats waar u insuline spuit? Dan verloopt de opname van de insuline onvoorspelbaar. Voorkom huidproblemen door op wisselende plaatsen te spuiten (rotatieschema). De spuitplaatsen krijgen dan de gelegenheid te herstellen.
Zelfcontrole
Insuline en inspanning verlaagt de bloedglucose en voeding laat de glucosewaarden stijgen.
Om de juiste hoeveelheid insuline te bepalen, is inzicht in uw bloedglucosewaarden nodig. U kunt zelf uw glucosewaarden bepalen met behulp van een bloedglucosemeter.
De diabetesverpleegkundige leert u hoe u zelf uw bloedglucosewaarde kunt controleren.
De door u gemeten waarden noteert u in een “dagboekje” dat u bij elk bezoek aan uw arts of diabetesverpleegkundige meeneemt. Aan de hand van de genoteerde waarden wordt de dosering eventueel aangepast.
Complicaties
Complicaties is een verzamelnaam voor aandoeningen die het gevolg zijn van diabetes. Gelukkig krijgt niet iedere patiënt complicaties. Ook de ernst van complicaties verschilt van mens tot mens. Veel voorkomende complicaties bij diabetes zijn hart- en vaatziekten, voetproblemen, oogafwijkingen en afwijkingen aan de nieren.
Uw arts of diabetesverpleegkundige kan u hierover meer vertellen.
Telefonisch spreekuur
Voor vragen aan de diabetesverpleegkundige of het doorgeven van dagcurves is er elke werkdag een telefonisch spreekuur van 11.00 tot 12.30 uur. De diabetesverpleegkundige is dan te bereiken via telefoonnummer 088 – 70 68 633. Tevens worden er ook spreekuren gehouden op afspraak.
Contact
Het diabetesteam is tijdens werkdagen te bereiken tussen 11.00 en 12.30 uur op telefoonnummer:
- Locatie Roosendaal 088 - 70 68 633
- Locatie Bergen op Zoom 088 - 70 67 809
Tevens te bereiken via e-mail poli.diabetes@bravis.nl
Diabetesvereniging Nederland
Voor verdere informatie kunt u ook terecht bij de Diabetesvereniging Nederland
(DVN), tel. (033) 463 05 66 of kijk op www.dvn.nl
01/22

