- U bevindt zich hier:
- Home
- Afdelingen
- Folders
- Verwijding van de buikslagader(Aneurysma Aorta Abdominalis AAA)
Verwijding van de buikslagader(Aneurysma Aorta Abdominalis AAA)
Inleiding
Deze folder geeft u een globaal overzicht van de klachten en behandelingsmogelijkheden van een verwijding (aneurysma) van de buikslagader (aorta abdominalis). Het kan zijn dat voor u de situatie anders is dan in deze folder staat beschreven.
Wat is een aneurysma?
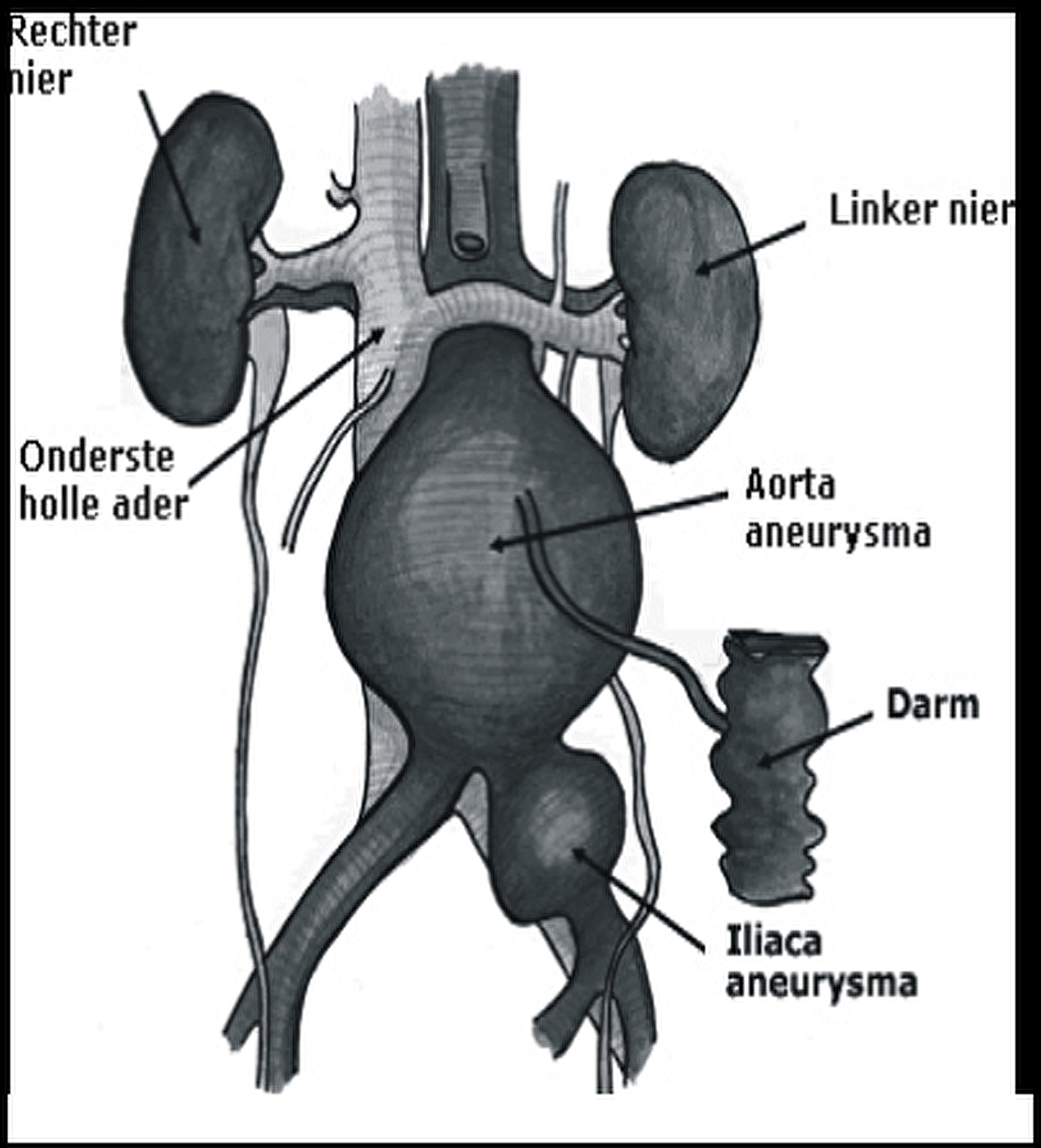
Een aneurysma is een plaatselijke verwijding van een slagader (zie figuur 1). Deze verwijding ontstaat door een zwakke plek in de wand van een bloedvat. Een aneurysma ontstaat ongemerkt en groeit geleidelijk. Meestal veroorzaakt het geen ernstige klachten en wordt het bij toeval ontdekt. Een aneurysma kan in elke slagader in het lichaam voorkomen, maar komt het meeste voor in de grote lichaamsslagader (de aorta).
Op de plaats van de verwijding is de vaatwand uitgerekt en dunner geworden. In deze zwakke plek van de vaatwand kan een ruptuur (scheur) ontstaan met als gevolg een bloeding. Hoe groter het aneurysma, hoe groter de kans op rupturen (scheuren/ ekken).
In een aneurysma maakt het bloed een draaiende stroombeweging. Daardoor is de bloedstroom verstoord vormt zich in het aneurysma een bloedstolsel. Een enkele keer kan een stukje van dit stolsel (embolie) losraken en meegevoerd worden naar een kleiner bloedvat verder stroomafwaarts. Dit kleinere bloedvat kan dan plotseling door dit stolsel worden afgesloten. Hierdoor krijgt het lichaamsdeel of orgaan, dat van dit bloedvat afhankelijk is, geen of onvoldoende bloed.
figuur 1.
Het ontstaan van een aneurysma
Een aneurysma ontstaat o.a. als gevolg van slagaderverkalking (atherosclerose). Maar slagaderverkalking is niet de enige oorzaak. Erfelijk bepaalde stoornissen in de opbouw en stevigheid van de vaatwand kunnen bijvoorbeeld leiden tot het ontstaan van aneurysma’s op jeugdige leeftijd. Ook bepaalde ontstekingsreacties spelen mogelijk een rol. Bekende risicofactoren voor slagaderverkalking zijn roken, hypertensie (hoge bloeddruk), diabetes mellitus (suikerziekte) en een te hoog cholesterolgehalte van het bloed.
Het aneurysma van de aorta abdominalis
Een verwijding van de buikslagader wordt in medische termen een 'Aneurysma van de Aorta Abdominalis' (kortweg AAA) genoemd. De normale aorta heeft in de buik een doorsnede van ongeveer twee centimeter. Is de doorsnede meer dan drie centimeter, dan spreken we van een aneurysma. Een verwijding in de buikslagader is een verraderlijke aandoening, omdat het zeer geleidelijk ontstaat en meestal langzaam groter wordt. De snelheid waarmee een aneurysma groeit, is onvoorspelbaar. Wel wordt de groei versneld onder invloed van roken en een te hoge bloeddruk. Verder is de groei van het aneurysma niet te beïnvloeden.
Meestal ervaren mensen weinig of geen klachten van een aneurysma. Meestal wordt een aneurysma dan ook bij toeval ontdekt. Zo kan bij lichamelijk onderzoek van de buik boven de navel een kloppende zwelling gevoeld worden. Meestal komt een aneurysma aan het licht bij een echografie of röntgenonderzoek van de buik.
Soms ontstaat in de wand van het aneurysma een ruptuur (scheur), met als gevolg een levensbedreigende bloeding. Hoe groter het aneurysma, des te groter het risico van een ruptuur. Een aneurysma van de buikslagader wordt wel 'een tijdbom in de buik' genoemd. Dit is een begrijpelijke, maar onjuiste vergelijking. Er is geen tijd aan te geven waarop een aneurysma gaat scheuren.
De kans op een ruptuur is zeer klein (minder dan 2% per jaar bij een aneurysma kleiner dan vijf centimeter). Wordt de diameter van 5 cm bij vrouwen of 5,5 cm bij mannen bereikt, dan zal verder onderzoek plaatsvinden om de exacte diameter vast te stellen en de behandelingsopties in kaart te brengen.
Onderzoek van het aneurysma
Met een echografie kun je een aneurysma ontdekken, de grootte bepalen en ook de groei volgen. Dit onderzoek is niet belastend, pijnlijk of schadelijk. Wordt een operatie overwogen van een aneurysma van de aorta abdominalis, dan zal vaak een CT-scan van de buik gemaakt worden. Dit is belangrijk om de ligging van het aneurysma ten opzichte van de zijtakken van de aorta en het verloop van het aneurysma in beeld te brengen.
Behandeling aneurysma
Als een aneurysma van de aorta abdominalis is vastgesteld, dan kan een operatie overwogen worden. Dit kan een grote operatie zijn met kans op complicaties en zelfs een kleine kans op overlijden. De operatie kan met nogal wat bloedverlies samen gaan. De belasting voor hart en nieren is tijdens de operatie aanzienlijk. Daarom moet afgewogen worden of de kans op een ruptuur opweegt tegen het operatierisico. Is het aneurysma nog klein (onder de 5 cm), dan wegen de voordelen van een operatie niet op tegen de nadelen. Wel zullen de risicofactoren aandacht moeten krijgen (stoppen met roken, dieet en behandeling van hoge bloeddruk, diabetes mellitus en een te hoog cholesterol).
Ondertussen wordt de groei van het aneurysma echografisch vervolgd. Niet alleen de absolute omvang is van belang, maar ook de snelheid waarmee het aneurysma groeit. Wanneer het aneurysma sneller groeit dan gebruikelijk, kan dat een reden zijn om bij een kleinere omvang een operatie te overwegen.
De operatie
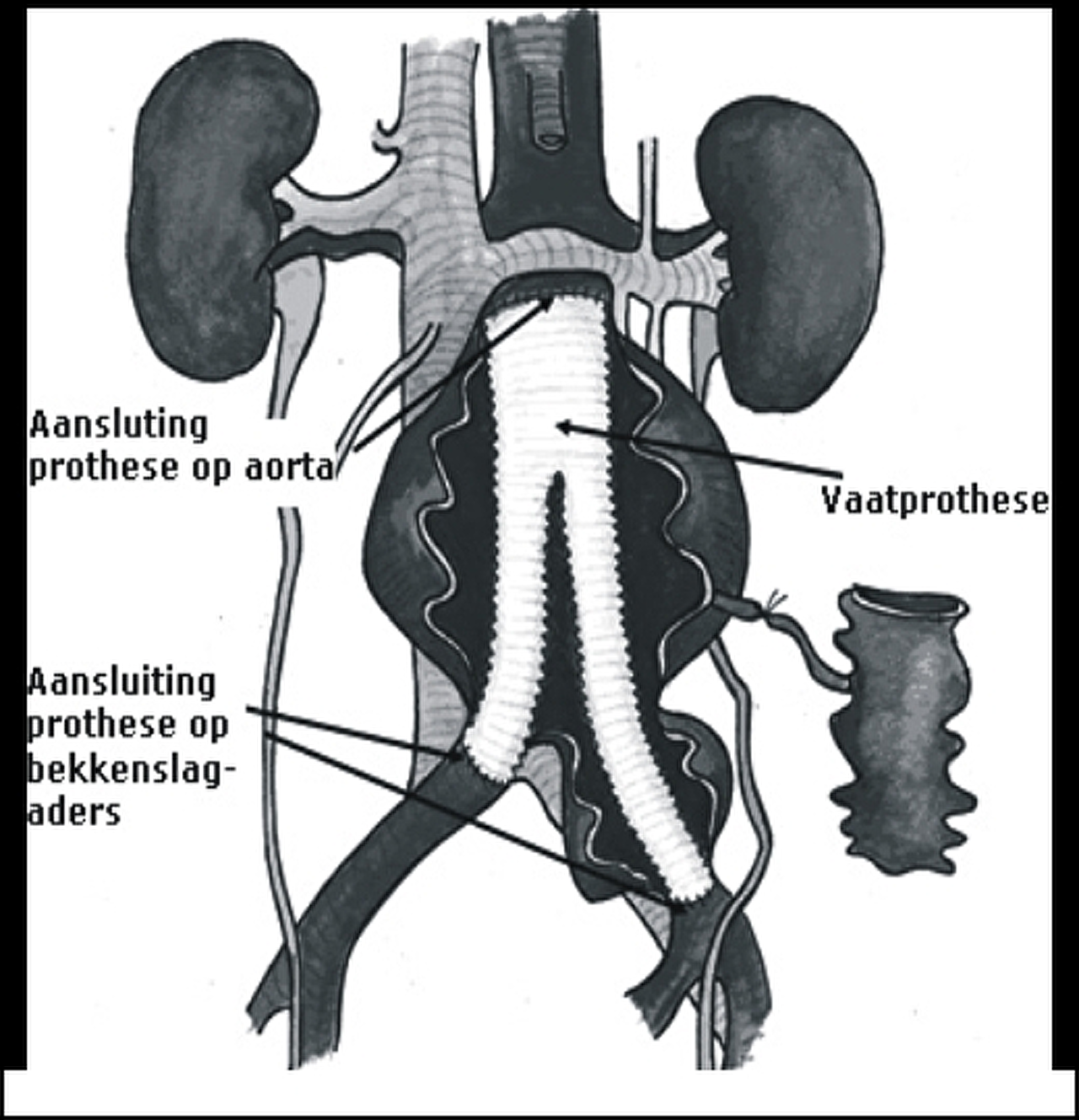
De operatie vindt plaats op locatie Bergen op Zoom. De verwijding van de aorta moet worden uitgeschakeld met een vaatprothese (kunststof bloedvat). Het bloed stroomt dan door de prothese waardoor de druk van de verwijde vaatwand weggenomen wordt. De operatie kan op twee manieren worden uitgevoerd.
Hieronder worden de twee verschillende operaties verder uitgelegd. Als het technisch mogelijk is, gaat de voorkeur uit naar de minst belastende operatie.
- Operatie methode 1: EVAR (Endo Vasculaire Aneurysma Repair)
Er wordt vanuit beide liesslagaders een vaatprothese in opgevouwen toestand opgeschoven tot in de aorta. Daar wordt de endoprothese uitgevouwen. Deze endoprothese verstevigt dan de uitgerekte bloedvatwand.
Deze methode kan uitsluitend worden toegepast indien het aneurysma aan een aantal voorwaarden voldoet. Zo mag het aneurysma bijvoorbeeld niet te bochtig zijn en moet er genoeg plaats zijn om de endoprothese te kunnen verankeren. Ook mogen de liesslagaders niet te nauw of gekronkeld zijn. Daarom komt niet iedereen in aanmerking voor deze behandeling.
- Operatie methode 2: Buikoperatie
Indien operatiemethode 1 niet haalbaar is, wordt gekozen voor een open buikoperatie. Voor deze operatie wordt de gehele buik opengemaakt (van maagkuiltje tot schaambeen). Is het aneurysma beperkt tot de buikslagader, dan wordt een "buisprothese" ingehecht. Loopt het aneurysma door tot in de slagaders naar het bekken of de benen, dan zal een "broekprothese" (een buis met twee poten) gebruikt worden.
Mogelijke complicaties van de buikoperatie
Algemeen
Geen enkele operatie is zonder risico's. Zo is ook bij deze operatie de normale kans op complicaties aanwezig, zoals wondinfectie, nabloeding, trombose, longembolie, hartinfarct of andere hartproblemen, longontsteking of nierfalen.
De kans op complicaties is bij methode 2 (open buikoperatie) groter dan bij methode 1 (EVAR) vanwege de uitgebreidheid van de operatie.
Bij operaties aan de aorta kunnen zich ook specifieke complicaties voordoen, namelijk een nabloeding of een bloedstolsel dat de vaatprothese of een beenslagader afsluit. Bij het optreden van een dergelijke complicatie moet vaak opnieuw geopereerd worden.
De operatie is een grote belasting voor het hart, zodat de kans op een hartinfarct met eventueel overlijden daaraan groter is dan bij andere operaties. Ook kan door de operatie de functie van de nieren verstoord raken. Dan is soms dialyse (kunstnierspoeling) na de operatie noodzakelijk. In veel gevallen herstelt de nierfunctie zich na enkele dagen.
Uiteraard wordt er naar gestreefd de risico’s zo klein mogelijk te houden. Daarom wordt u voor de operatie vaak nog door een internist, cardioloog en/of longarts onderzocht en worden eventuele voorzorgsmaatregelen genomen.
Specifiek methode 1 (EVAR)
Er kan sprake zijn van lekkage langs de aansluiting van de endoprothese zodat er toch bloed in het aneurysma stroomt. Deze lekkage verdwijnt soms vanzelf, maar een enkele keer is aanvullende behandeling nodig.
Specifiek methode 2 (buikoperatie)
Bij mannen kan het voorkomen dat na de operatie aan de aorta de erectie gestoord is of dat, ondanks een normale erectie, de zaadlozing wegblijft. Dit kan tijdelijk zijn, maar is meestal blijvend van aard.
Na de operatie
Afhankelijk van de behandelingsmethode verblijft u bij normaal verloop van de operatie twee dagen tot twee weken in het ziekenhuis op locatie Bergen op Zoom. De EVAR operatie is een minder zware operatie waardoor de opnameduur korter is. Een verblijf op de afdeling intensive care zal niet altijd noodzakelijk zijn en het herstel verloopt sneller. Ook is de kans op complicaties of overlijden kleiner.
Direct na de operatie bent u door een aantal slangen verbonden met apparaten. Dat kunnen zijn:
- een of twee infusen voor vochttoediening;
- een slangetje in een slagader voor bloeddrukbewaking;
- een dun slangetje in uw rug voor pijnbestrijding;
- een sonde door uw neus, die via de slokdarm in de maag ligt en ervoor zorgt dat overtollig maagsap wordt afgezogen (niet bij EVAR);
- soms een drain in uw buik voor afvoer van eventueel bloed en inwendig wondvocht;
- een blaaskatheter voor afloop van urine.
Afhankelijk van uw herstel na de operatie worden al deze hulpmiddelen verwijderd en mag u weer snel een normaal dieet. Bij de EVAR techniek is dit opbouwend schema niet nodig en mag u na de operatie weer gewoon eten.
Na de operatie kunt u de dagelijkse activiteiten langzaam maar zeker weer gaan doen. Wanneer uw wonden genezen zijn, gelden er geen beperkingen meer. Echter: goede leef- en eetgewoonten kunnen het ontstaan van nieuwe problemen aan uw bloedvaten helpen voorkomen.
Voordat u met ontslag gaat, zullen uw arts en de verpleegkundigen deze met u doorspreken. Hieronder kunt u alles, puntsgewijs, nog eens rustig nalezen.
Adviezen
Lichamelijke inspanning
- Uw lichaam geeft aan waar uw grenzen liggen ten aanzien van activiteiten zoals lopen, fietsen en dergelijke. U kunt deze activiteiten zelf langzaam opbouwen.
- Het duurt meestal drie tot zes maanden voordat u zich weer helemaal fit voelt.
- Na ongeveer zes weken zullen de in- en uitwendige littekens genezen zijn. Tillen moet u gedurende zes weken beperken in verband met (inwendige) littekens. Ook hier geldt: luister naar uw lichaam.
- Wanneer u uw werk kunt hervatten, bepaalt u in overleg met uw (bedrijfs)arts.
Seksualiteit
- U kunt na de operatie gewoon weer seksueel contact hebben. Dit is absoluut ongevaarlijk. Uw behoefte aan seks zal hetzelfde zijn als vóór de operatie. Met vragen over seksualiteit na uw operatie kunt u altijd bij uw vaatchirurg terecht.
- Bij mannen kan het plaatsen van een broekprothese gevolgen hebben voor de wijze waarop de zaadlozing plaatsvindt. Tijdens de operatie kan namelijk de zenuw die de zaadlozing regelt, licht beschadigd raken. Daardoor stroomt het sperma niet naar buiten toe, maar de blaas in. Pas later wordt het sperma uitgeplast via de urine.
- Deze ‘inwendige’ zaadlozing is geheel onschadelijk. Er verandert ook niets aan het gevoel; het orgasme (klaarkomen) en stijf worden van de penis (erectie) blijven normaal.
Lichamelijke verzorging
- U mag douchen. Om te voorkomen dat uw wond ‘week’ wordt, kunt u de eerste twee á drie weken na de operatie beter niet in bad gaan.
Wonden
- De eerste weken na de operatie zullen uw operatiewonden nog pijn doen. Daardoor kan u misschien wat moeilijk lopen. Dit is een heel normaal verschijnsel.
- Indien nodig: verzorg/verbind uw wonden zoals uw arts heeft voorgeschreven.
- Na twee weken vindt controle van de wond plaats en worden de hechtingen verwijderd.
- Na ongeveer zes weken is de wond volledig genezen.
Voeding
- U mag alles eten. Maar: om aandoeningen aan hart en bloedvaten te voorkomen, adviseren wij u niet alleen om gezónd, maar ook om cholesterol-, zout- en vetarm te eten. Daarnaast is het van belang dat u ‘op gewicht’ blijft.
- Wanneer u veel moeite hebt met de ontlasting, is het verstandig om veel te drinken en om vezelrijke voeding te eten (zoals bruin brood, ontbijtkoek, zemelen, pruimen).
Medicijnen
U blijft in ieder geval levenslang bloedverdunners en cholesterolverlagers gebruiken, ook ter voorkoming van.
Algemene tips
Deze tips gelden voor iedereen, maar vooral voor vaatpatiënten: stop met roken, beweeg veel en voorkom stress.
Het ontslag
Bij ontslag krijgt u een afspraak mee voor de poliklinische controle. Als u weer thuis bent, zult u merken dat u nog snel moe bent. Dit duurt vaak lang, minstens 3 maanden. Wanneer u weer helemaal van de operatie hersteld zal zijn, is moeilijk aan te geven.
Contact
Krijgt u de eerste 60 dagen na de operatie problemen die te maken hebben met de operatie?
Stel uw vraag dan aan polikliniek chirurgie via de BeterDichtbij app.
Bij dringende problemen neemt u contact op met polikliniek chirurgie op 088 - 70 67 368.
Kijk op de website voor de actuele openingstijden van de afdeling.
Heeft u vragen die te maken hebben met uw operatie/opname en die niet kunnen wachten tot de volgende werkdag? Dan kunt u buiten kantooruren tot 1 week na ontslag bellen met afdeling chirurgie GF6 op 088 - 70 67 648.
Buiten kantooruren kunt u tot 1 week na uw ontslag bellen met de spoedeisende hulp:
088 - 70 68 889 Bravis locatie Roosendaal
088 - 70 67 302 Bravis locatie Bergen op Zoom
Vanaf 8 dagen na ontslag belt u buiten kantooruren met de huisartsenpost 0164 - 273 855.
Vragen
Heeft u voor of tijdens uw opname nog vragen? Stel ze dan gerust aan uw behandelend arts, physician assistant of vaatverpleegkundige.
Patiëntenvereniging
Bij de 'Harteraad' kunt u terecht voor meer informatie over een verwijding van de buikslagader.
U kunt met hen contact opnemen via info@harteraad.nl
Meer informatie vindt u ook op https://www.harteraad.nl/
Tot slot
Bent u van mening dat bepaalde informatie ontbreekt of onduidelijk is, dan vernemen wij dat graag van u.
06/24

