- U bevindt zich hier:
- Home
- Afdelingen
- Folders
- Standscorrectie van het onderbeen;tibiakop osteotomie
Standscorrectie van het onderbeen;tibiakop osteotomie
Inleiding
Binnenkort wordt u geopereerd aan uw knie. De stand van uw been wordt veranderd. In deze folder vindt u informatie over de knie, de aanleiding voor de operatie, de operatie en de nabehandeling.
De knie
De knie is een scharniergewricht. Het bestaat uit twee botdelen: het scheenbeen en het dijbeen. De uiteinden van deze botdelen zijn bekleed met kraakbeen. Tussen het boven- en onderbeen bevinden zich de meniscussen die bestaan uit rubberachtig weefsel. Deze zorgen voor stabiliteit en demping van de knie (schokbrekers). In de knie bevinden zich centraal de voorste en achterste kruisband en aan de binnen- en buitenzijde respectievelijk een binnen- en buitenband. Deze banden zorgen voor stabiliteit. Aan de voorzijde zit de knieschijf. Binnen het kniekapsel bevindt zich gewrichtsvocht.
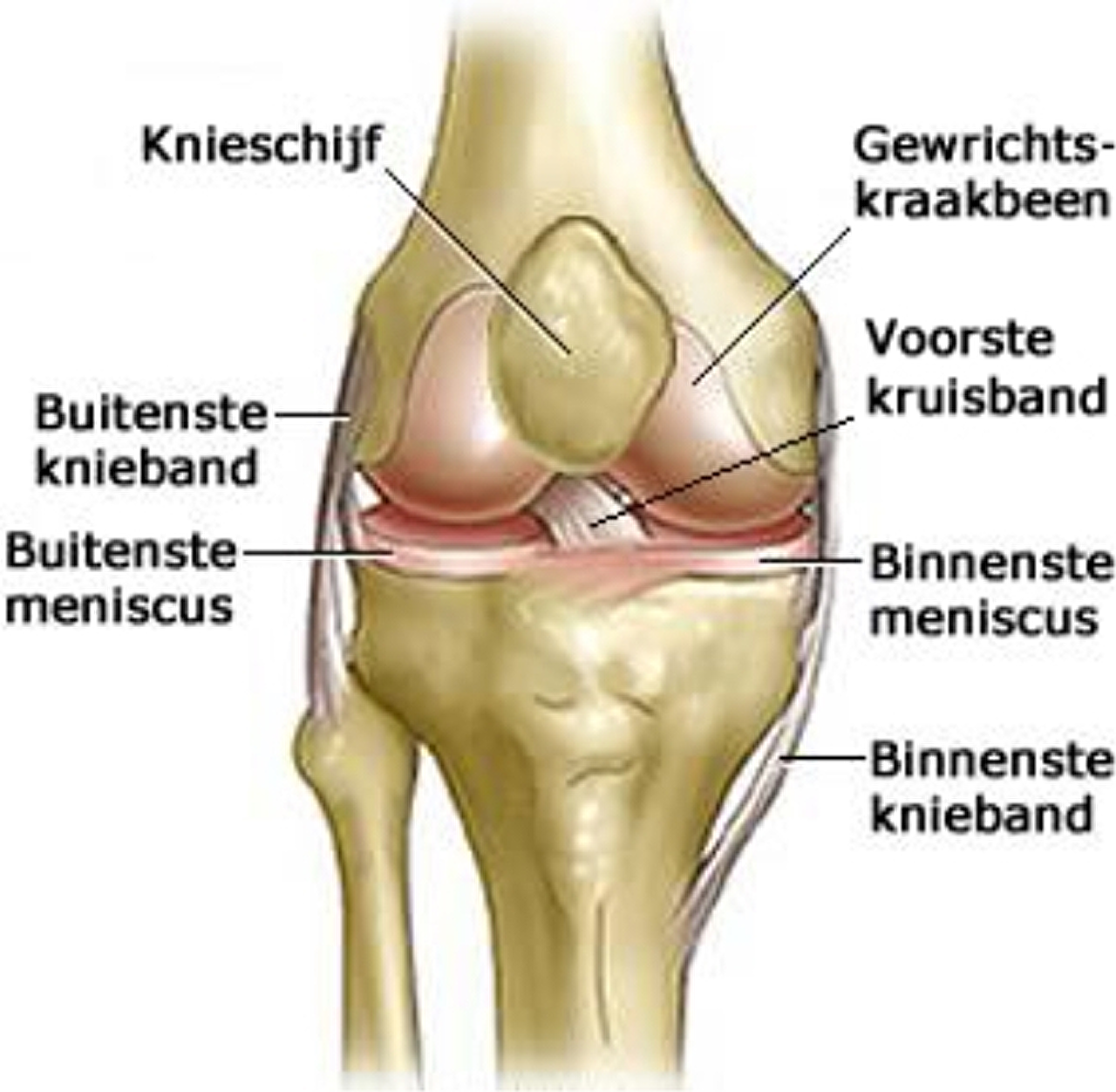
Oorzaak van de klachten
De klachten die u heeft, worden veroorzaakt door artrose. Artrose betekent slijtage van het kraakbeen in het gewricht. De gewrichtsvlakken kunnen hierdoor niet meer soepel langs elkaar glijden.
Artrose kan verschillende oorzaken hebben:
- De kraakbeenlaag op het gewricht slijt langzaam waardoor het onderliggende bot gedeeltelijk vrij komt te liggen. Dit komt het meest voor bij mensen van middelbare leeftijd of ouder.
- Een ongeval (trauma) van de knie, zoals een breuk, bandletsel of een meniscusscheur, kan artrose veroorzaken. Dit wordt posttraumatische artrose genoemd en kan jaren na het trauma alsnog optreden.
- Een standsafwijking van het been (“O-been/X-been”), waardoor de knie aan één zijde meer wordt belast, kan artrose veroorzaken. Door de standsafwijking van het been wordt één zijde van de knie extra belast. Dit in combinatie met aanwezige slijtage van het kraakbeen kan zorgen voor pijnklachten.
Klachten
Veel voorkomende klachten bij artrose van de knie zijn:
- Pijn in de knie die optreedt bij:
- belasting
- lopen
- lang staan.
- Startpijn (pijn bij het opstaan).
- Nachtpijn.
- Zwelling van de knie.
- Instabiel gevoel in de knie. Het gevoel ‘door de knie te zakken’.
- Een toenemende scheefstand van de knie waardoor u een X-been of een O-been krijgt.
Diagnose en behandeling
Een vraaggesprek, lichamelijk onderzoek en een röntgenfoto zijn nodig om de juiste diagnose te stellen. Op basis van de ernst van de artrose en van uw klachten is in overleg met u besloten om een standscorrectie van het onderbeen, ook wel een tibiakop osteotomie genoemd, uit te voeren. Osteotomie betekent ‘doornemen van het bot’. Deze operatie wordt overwogen bij relatief jonge patienten (<65 jr) waarbij de artrose beperkt is tot één zijde van het kniegewricht, waardoor standafwijking is ontstaan of verergerd en er (nog) geen indicatie is voor het plaatsen van een prothese.
Door deze operatie wordt de stand van het been veranderd. Hierdoor vermindert de belasting op de plaats van de kraakbeenbeschadiging. Het plaatsen van een totale knieprothese kan door deze operatie worden uitgesteld of worden vermeden. Meestal wordt met een tibiakop osteotomie een O-beenstand veranderd in een lichte X-beenstand om het slechte kraakbeen te ontlasten.
Voor de operatie
- Indien u ziek bent of wondjes heeft vóór de operatie, moet u dit bij opname altijd doorgeven.
- Stel uw behandelend arts op de hoogte als u bloedverdunnende medicijnen gebruikt. Hij zal u vertellen wanneer u daarmee moet stoppen voor de operatie.
- De anesthesioloog beoordeelt of u gezond genoeg bent voor de operatie. Als hij het nodig acht, stuurt hij u naar de internist, longarts en/of de cardioloog voor verder pré operatief onderzoek.
De operatie
Afhankelijk van de standsafwijking, ervaring en voorkeur van de specialist wordt de open of gesloten wig-techniek toegepast.
De verdoving vindt plaats door middel van een ruggenprik of onder narcose. Er wordt een incisie gemaakt op het scheenbeen, net onder de knie. Het onderbeen wordt net onder de knie gedeeltelijk doorgezaagd en de stand wordt gecorrigeerd. Om het onderbeen in deze nieuwe stand te houden moet de stand gefixeerd worden. Dit kan door middel van een plaat met schroeven of door middel van krammen. De wond wordt gesloten en u krijgt een drukverband of gipskoker om uw been. De operatie duurt gemiddeld één uur.
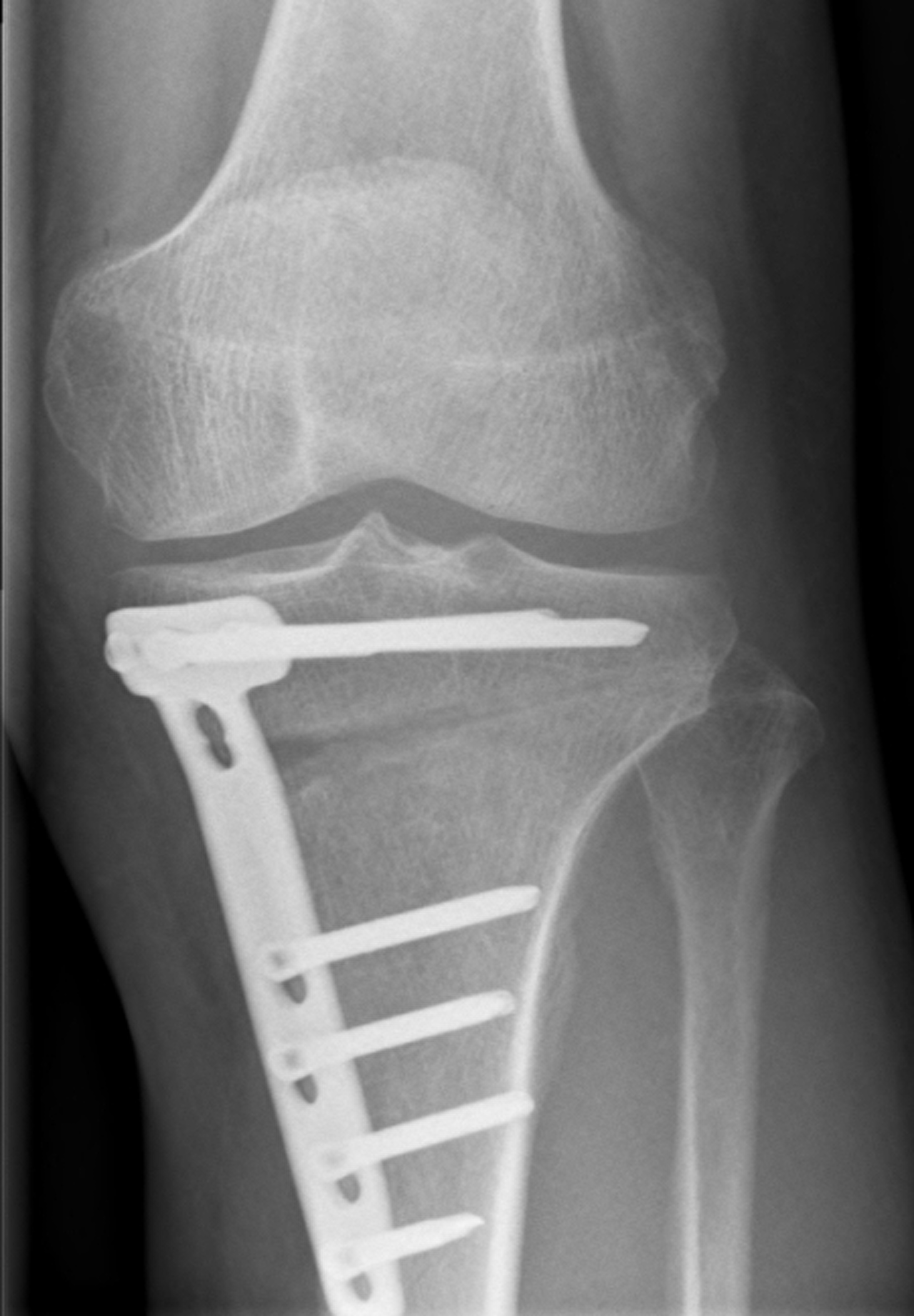 Röntgenfoto vooraanzicht knie na tibiakop osteotomie.
Röntgenfoto vooraanzicht knie na tibiakop osteotomie.
Fixatie door middel van plaat en schroeven.
Open wig-techniek.
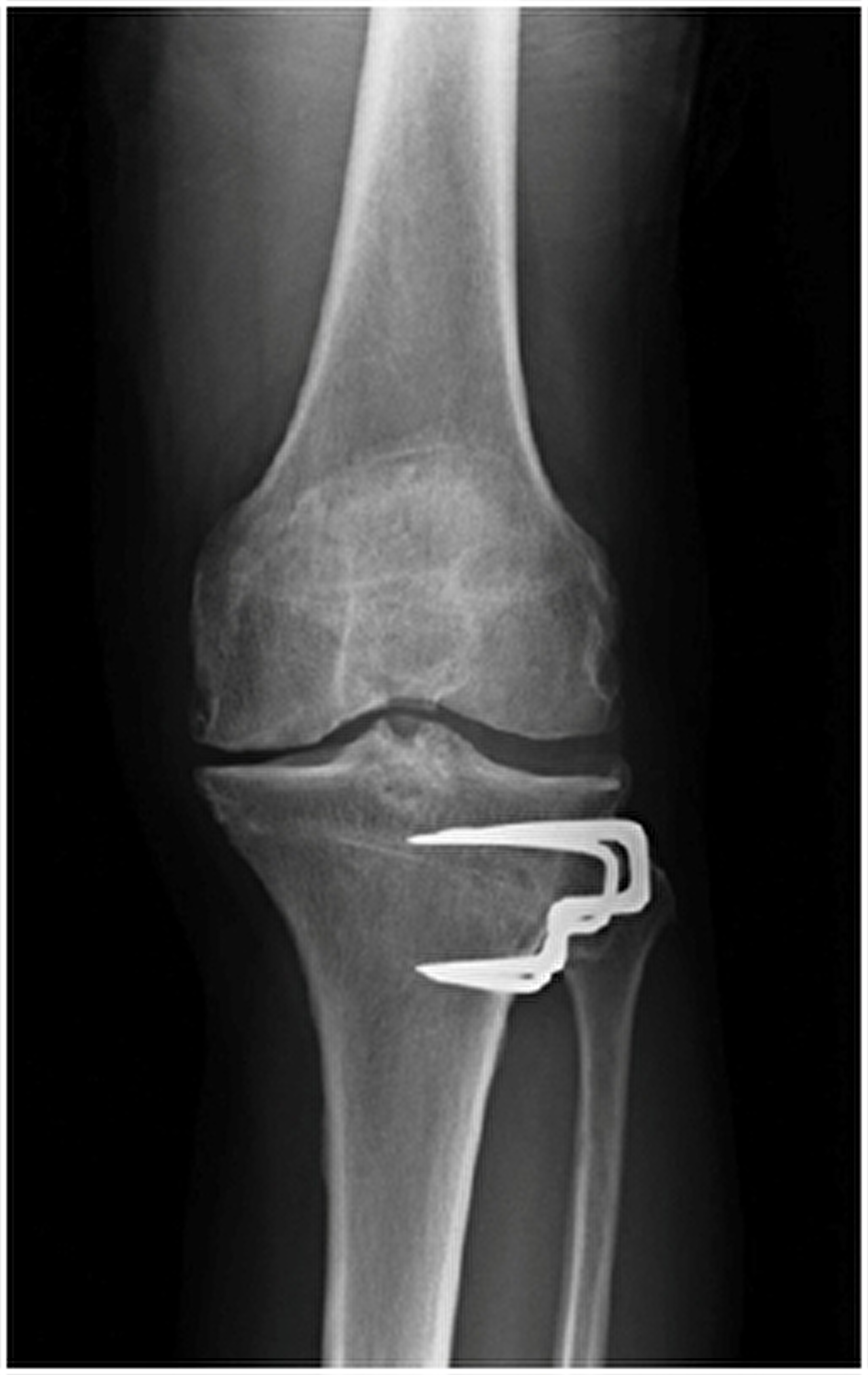 Röntgenfoto vooraanzicht knie na tibiakop osteotomie.
Röntgenfoto vooraanzicht knie na tibiakop osteotomie.
Fixatie door middel van krammen.
Gesloten wig-techniek.
Nabehandeling
Uw verblijf in het ziekenhuis is gemiddeld één nacht. Het ontslag is afhankelijk van de wond, het mobiliseren en hoe u zich voelt. Na de operatie wordt er een röntgenfoto gemaakt. Afhankelijk van de röntgenfoto en de wijze waarop de osteotomie werd uitgevoerd, wordt u geïnstrueerd over de mate van belasting. U leert, onder begeleiding van een fysiotherapeut, lopen met twee elleboogkrukken. Het is van belang dat u uw knie regelmatig buigt en strekt om te voorkomen dat deze stijf wordt. Voorzichtige oefeningen om de functie van de knie te behouden starten direct na de operatie.
Ongeveer twee weken na de operatie komt u terug op de polikliniek orthopedie voor wondcontrole.
Zes weken na de operatie komt u nogmaals voor controle terug op de polikliniek orthopedie. Er wordt dan ook een röntgenfoto gemaakt. De orthopedisch chirurg zal aan de hand van deze röntgenfoto bepalen of u het been mag gaan belasten.
Complicaties
Ondanks alle voorzorgsmaatregelen en zorg die besteed wordt tijdens en na de ingreep kunnen er complicaties optreden:
Algemene complicaties:
- Wondinfectie;
- Nabloeding;
- Zenuwbeschadiging. Omdat er sneden in de huid worden gemaakt, kan een huidzenuw beschadigd raken. Dit geeft een doof gevoel in een gedeelte van de huid rondom de wond. Meestal verdwijnen deze klachten in de loop van de tijd vanzelf. Soms zijn ze echter blijvend.
Specifieke complicaties:
- Trombose. Om de kans hierop zo klein mogelijk te maken, moet u de eerste zes weken na de operatie bloedverdunnende medicijnen gebruiken. Dit gebeurt in de vorm van prikjes, die u zichzelf moet geven. Dit wordt u tijdens de opname geleerd.
- Onder-/ overcorrectie.
- De botdelen groeien niet goed aan elkaar. Een tweede operatie is dan noodzakelijk.
- Uitval van een zenuw. Hierdoor ontstaat een klapvoet. Deze uitval kan zowel tijdelijk als blijvend zijn.
Algemene praktische adviezen
- Gebruik de pijnstillers die u bij ontslag meekrijgt. Op geleide van de pijnklachten mag u de pijnstillers afbouwen.
- Als u uw been de eerste weken niet mag belasten, maak dan gebruik van elleboogkrukken.
- Het buigen en strekken van de knie is belangrijk om te voorkomen dat deze stijf wordt.
- Til regelmatig uw been gestrekt op. U spant zo de bovenbeenspieren aan die daardoor krachtig blijven. Het is belangrijk de voet en enkel regelmatig te bewegen.
- Zorg ervoor dat uw been niet naar beneden hangt. Zo voorkomt u dat uw onderbeen, enkel en voet dik worden.
- Stel douchen uit tot de wond gesloten is, meestal is dat drie dagen na de operatie. In bad gaan kan weer als de hechtingen verwijderd zijn.
Wanneer moet u de arts waarschuwen?
Na de operatie kan het scheenbeen en het gebied rondom gezwollen zijn en warm aanvoelen. Dit wordt geleidelijk minder. Het is ook mogelijk dat u bloeduitstortingen (blauwe plekken) rondom de wond heeft. Deze verdwijnen vanzelf.
In onderstaande gevallen moet u de arts waarschuwen:
- Als het operatiegebied veel gaat lekken.
- Als u koorts krijgt, hoger dan 38,5°C.
- Als de pijn in het operatiegebied toeneemt in combinatie met roodheid en eventueel koorts.
- Als uw onderbeen dik, glanzend en pijnlijk wordt.
Belt u tijdens kantooruren naar de polikliniek orthopedie: 088 – 70 68 537.
Buiten kantooruren belt u naar de afdeling spoedeisende hulp: 088 – 70 68 889.
Vragen?
Heeft u nog vragen? Meer informatie vindt u op de website: www.bravisorthopediekliniek.nl
05/21

