- U bevindt zich hier:
- Home
- Afdelingen
- Folders
- Opname dagbehandeling voor RY Gastric Bypass, Mini GB of Gastric Sleeve
Opname dagbehandeling voor RY Gastric Bypass, Mini GB of Gastric Sleeve
Algemene informatie
In deze folder leest u wat er gaat gebeuren voor, tijdens en na uw operatie. Wij vertellen wat u van ons kunt verwachten, maar ook wat wij van u verwachten.
Lees deze informatie goed door. Uw vragen kunt u stellen aan de arts of obesitasverpleegkundige.
Verschillende operaties
RY ( Roux-en-Y) Gastric bypass (maagomleiding) 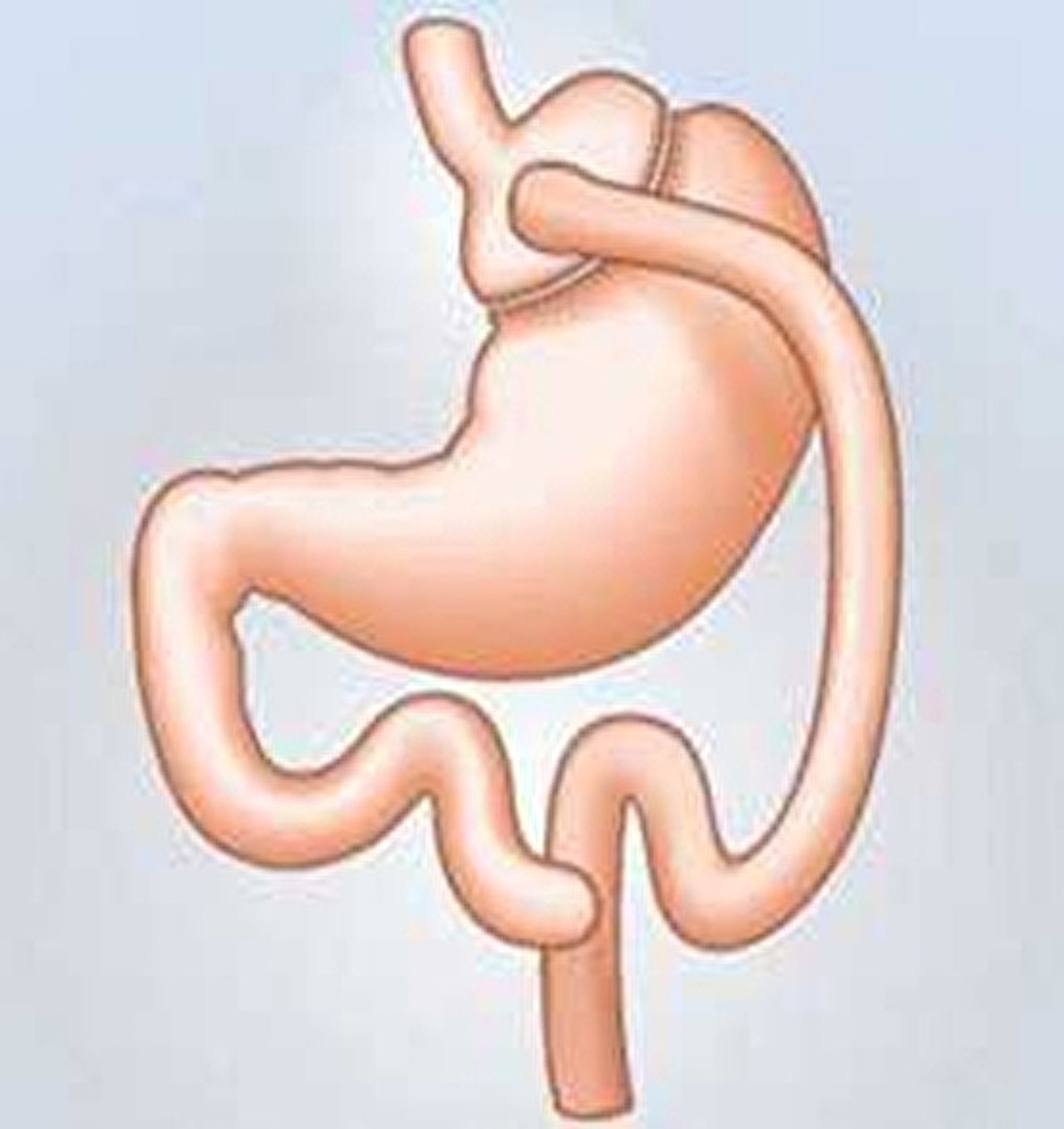 Bij deze operatie maakt de chirurg met behulp van nietjes een klein maagreservoir van ongeveer de grootte van een ei. De rest van de maag blijft intact. De kleine maag sluit de chirurg aan op de dunne darm. De verteringssappen (uit maag,lever en alvleesklier) komen via de 12-vingerige darm verderop in de dunne darm bij de voeding. Hiervoor is een tweede verbinding nodig. Door deze ingreep kan men minder eten en wordt de voeding minder opgenomen.
Bij deze operatie maakt de chirurg met behulp van nietjes een klein maagreservoir van ongeveer de grootte van een ei. De rest van de maag blijft intact. De kleine maag sluit de chirurg aan op de dunne darm. De verteringssappen (uit maag,lever en alvleesklier) komen via de 12-vingerige darm verderop in de dunne darm bij de voeding. Hiervoor is een tweede verbinding nodig. Door deze ingreep kan men minder eten en wordt de voeding minder opgenomen.
Gastric sleeve (maagverkleining)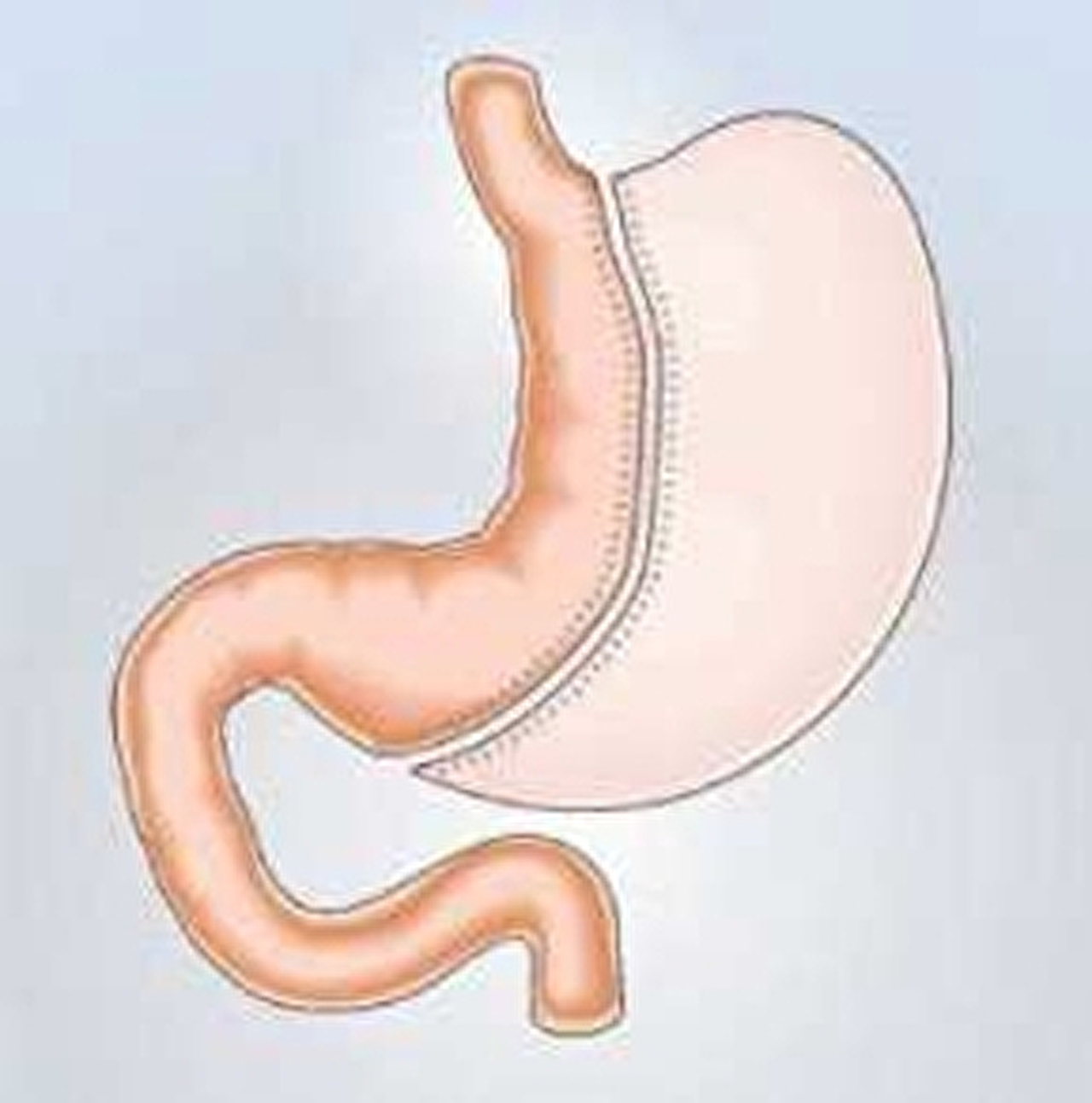
Bij deze operatie verwijdert de chirurg een groot deel van de maag.
De maag krijgt hierdoor een veel kleinere inhoud en vormt een soort "buis". De oorspronkelijke uitgang van de maag blijft behouden.
De mini bypass (one-anastomosis gastric bypass)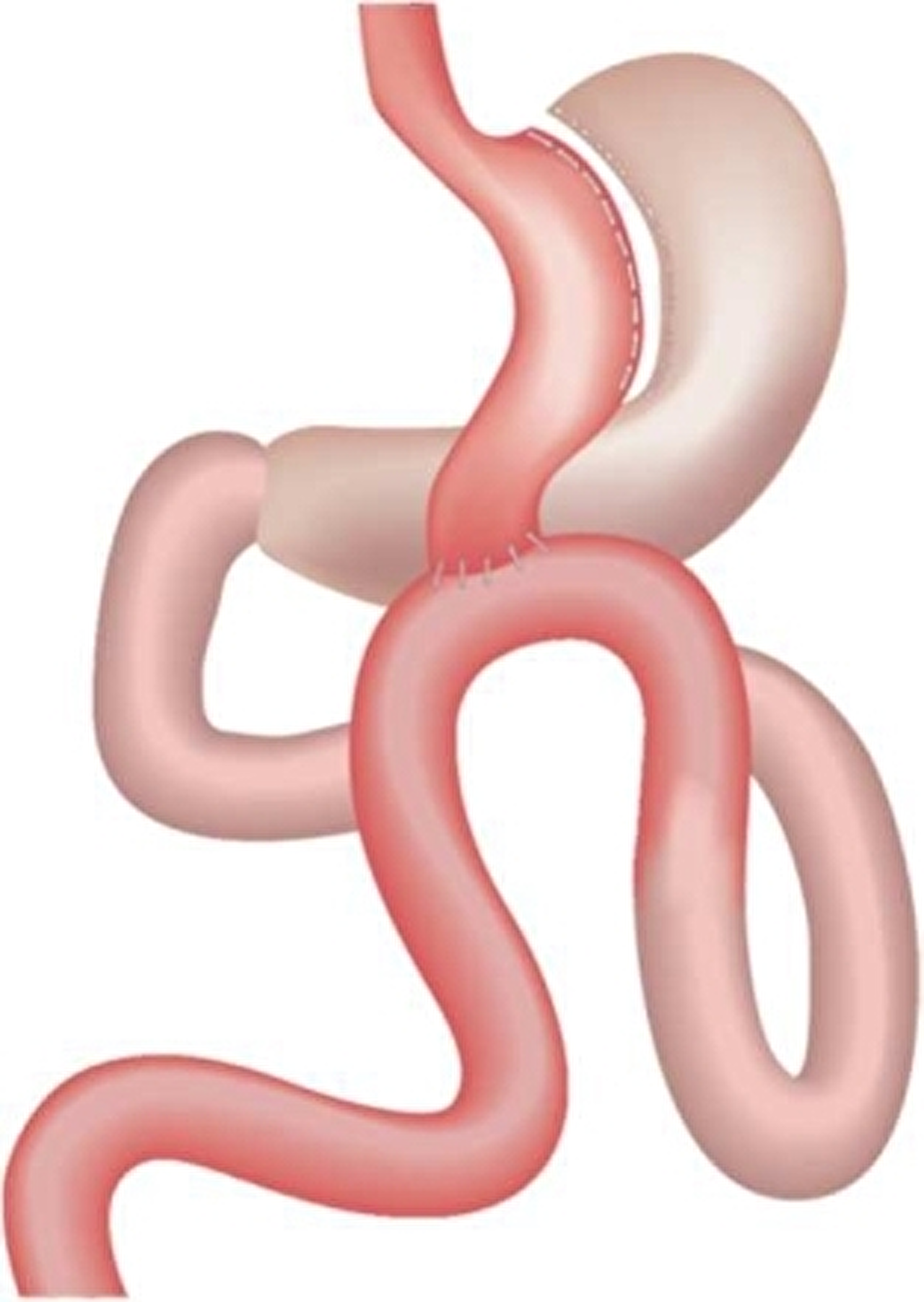
De mini bypass is een ingreep waarbij de chirurg de maag met behulp van nietjes verkleint tot een smalle langwerpige buis. Via een verbinding (na ongeveer 1,5 meter) maakt de chirurg het nieuwe maagreservoir en de dunne darm aan elkaar. Voor deze operatie kan ook worden gekozen wanneer een RY gastric bypass niet mogelijk is. Wanneer een sleeve operatie onvoldoende resultaat heeft opgeleverd kan deze operatie een 2e stap zijn.
De dagen voor uw operatie
Er zijn een paar dingen die erg belangrijk zijn ter voorbereiding op uw operatie. Wij verwachten dat u zich aan deze afspraken houdt.
Hieronder ziet u een overzicht:
- Tien dagen voor de operatie: U start met het pré-dieet van de diëtiste. Dit doet u om uw lever te verkleinen voor de operatie. Dit verkleint de risico’s van de operatie. Houdt u zich niet aan het dieet en/of komt u aan in gewicht kan de operatie niet doorgaan.
- De avond voor de operatie: U moet nuchter zijn. Zie hiervoor de folder "nuchterbeleid volwassenen vanaf 16 jaar".
- Dag van de operatie: Bij de POS (de preoperatieve screening) zijn er afspraken gemaakt over welke medicijnen u mag innemen voor uw operatie. Deze mag u in de ochtend innemen met uitsluitend een klein slokje water.
- Na de operatie: Thuis mag u zetpillen Paracetamol® 1000 mg gebruiken om eventuele pijn te verlichten, maximaal 4 per dag. Deze kunt u alvast in huis halen voor uw operatie. Verkrijgbaar bij drogist of apotheek.
Opname
In Roosendaal wordt u opgenomen op afdeling 3AB of op de opname unit. Handige informatie over bezoektijden kunt u vinden op onze website.
Op de dag van de operatie:
- Kom op de afgesproken tijd naar het ziekenhuis.
- De verpleegkundige van de afdeling geeft u informatie over wat u kunt verwachten, zoals het verwachte tijdstip van uw operatie en de wijze waarop wij uw 1e contactpersoon informeren na de operatie.
- De verpleegkundige voert een paar controles bij u uit, zoals bloeddruk, temperatuur, hartslag en gewicht.
- De verpleegkundige neemt uw medicijn gebruik met u door.
Verloop opname
De verpleegkundige geeft aan wanneer u zich mag klaarmaken voor de operatie:
- U krijgt een operatiehemd aan, hieronder draagt u alleen een onderbroek.
- Het is belangrijk om voor de operatie goed uit te plassen.
- Sieraden, piercings, protheses, make-up, gellak/nagels, bril/gehoorapparaat ed. moet u uit en/of af doen.
- U krijgt nu een rustgevend medicijn als de arts dit vooraf met u heeft afgesproken.
- De verpleegkundige brengt u naar de operatiekamer, naar de ‘holding’. Dit is een soort wachtkamer. Hier kunnen ook andere patiënten aanwezig zijn.
- Een anesthesiemedewerker zal in de holding nogmaals alle gegevens met u controleren. U krijgt een infuus en de anesthesiemedewerker brengt u naar de operatiekamer.
- In de operatiekamer doorloopt het operatieteam samen met u een laatste checklist, ook wel "Time out" genoemd.
- Hierna gaat u onder narcose.
- Na de operatie komt u op de uitslaapkamer (verkoever). Hier controleren ze hoe het met u gaat en houden o.a. uw bloeddruk, hartslag en zuurstofgehalte in de gaten.
- Gaat alles goed? Dan mag u terug naar de afdeling.
Terug op de afdeling:
- De verpleegkundige helpt u met omkleden.
- U mag gelijk wat slokjes ijswater drinken.
- De verpleegkundige informeert uw contactpersoon hoe het met u gaat.
- De verpleegkundige voert regelmatig controles bij u uit, zoals uw bloeddruk, hartslag en temperatuur. De verpleegkundige controleert de wondjes o.a. op nabloeding en zwelling.
- Gebruik van medicijnen altijd vooraf overleggen met de verpleegkundige.
- Heeft u pijnklachten? Geef dit aan bij de verpleegkundige.
- U start met vloeibare voeding.
- Start met bewegen zo snel mogelijk na de operatie.
- U heeft nog een infuus. Als het drinken goed gaat mag het infuus eruit voordat u naar huis gaat.
- Belangrijk is, dat voordat u naar huis gaat, de Health Dot pleister is geplakt en u uitleg hierover heeft gekregen. De Health Dot is een slimme pleister die uw hartslag en ademhaling meet. Deze metingen gaan automatisch naar de verpleegkundige van afdeling 3AB. Als er een meting afwijkend is neemt de verpleegkundige zelf contact met u op.
- Controle van uw bloedwaarden d.m.v. bloedafname voordat u naar huis mag.
- Als alles goed gaat, mag u na de visite van de arts naar huis.
- Medicatie ophalen bij de apotheek door u of uw familie voordat u huiswaarts gaat.
- Zorg voor vervoer naar huis en zet uw tassen klaar voor vertrek.
Bewegen
Het is belangrijk dat u na de operatie zo snel mogelijk gaat bewegen. Tijdens de operatie is er gas in uw buik gespoten om ruimte te maken. Dit gas kan voor pijnklachten zorgen. Door te bewegen kunt u deze klachten voorkomen. Bewegen zorgt voor een betere bloedsomloop. Dit kan complicaties als trombose en longontsteking voorkomen.
Loopt u daarom minimaal 6 keer per dag over de gang.
Pijn en pijnbestrijding
Helaas gaat een operatie altijd gepaard met pijn. De pijn proberen wij weg te nemen met pijnmedicatie. U krijgt op regelmatige tijden pijnmedicatie. Deze krijgt u via een zetpil. Gebruik de pijnmedicatie altijd op het moment dat u deze krijgt. Hiermee blijft u de pijn voor. Met minder pijn kunt u beter herstellen van de operatie.
Pijn is een vervelend gevoel. Iedereen ervaart dit anders. Geef het op tijd aan als u pijn heeft. Wij vragen u standaard 3 keer per dag hoeveel pijn u voelt. Dit doen we met behulp van pijnkaarten. Geef het tussendoor ook altijd aan als u pijn voelt. Wij kunnen dan kijken wat we voor u kunnen doen.
De eerste 24 uur na de operatie worden vaak als erg vervelend ervaren door misselijkheid en pijn. Geef uw klachten duidelijk aan, dan kunnen wij u zo goed mogelijk helpen.
Na de operatie
Dag 0 ( dag van de operatie)
- Nemen uw klachten toe in de nacht na de operatie? Neem dan contact op met afdeling 3AB. Zij zullen vragen stellen over uw klachten zoals misselijkheid, overgeven, pijn en wondproblemen. Er is ook aandacht voor voldoende vochtinname en mobilisatie.
Dag 1 (1e dag na uw operatie)
- Afdeling 3AB belt u tussen 9.00 uur en 11.00 uur om te vragen hoe het met u gaat.
- Na dit telefonisch contact mag u de Health Dot pleister verwijderen.
- Als het drinken goed gaat mag u beginnen met opbouwen van dik vloeibare voeding. Voorbeelden hiervan zijn melk, karnemelk, yoghurt of kwark. Neem hiervoor 30 minuten de tijd. Eet altijd rechtop en bij voorkeur aan tafel.
- Probeer zo veel mogelijk te bewegen. Gebruik het bed alleen om uit te rusten (slapen).
- De voedingsadviezen voor de komende 2 weken staan vermeld in het boekje ‘Voedingsadvies voor en na de operatie’. Deze heeft u gekregen tijdens de voorlichting voor de operatie. Optimel producten zijn toegestaan.
Complicaties
Krijgt u de eerste veertien dagen na de operatie problemen die te maken hebben met de operatie?
Neem dan contact met ons op:
- Op maandag tot en met vrijdag tussen 08.00 en 12.30 uur en tussen 13.30 en 16.00 uur via het secretariaat van het Bariatrisch Centrum Zuid West Nederland, ✆ 0164 - 278800.
- Buiten kantoortijden neemt u contact op met afdeling F8, T: 088 70 67 612.
Contact
Neem contact met ons op via de BeterDichtbij app of stuur een e-mail naar: gespvpk.obesitas.boz@bravis.nl
Telefonisch spreekuur van de obesitasverpleegkundige en diëtisten:
- Maandag, dinsdag, donderdag en vrijdag.
- Bereikbaar tussen 12.00 en 12.30 uur.
- Volg het keuzemenu via ✆ 0164-278800.
Het secretariaat Bariatrie is te bereiken:
- Telefonisch tussen 8.00 en 12.30 uur en tussen 13.30 en 16.00 uur
- Via ✆ 0164-278800.
- ✉ poli.bariatrie@bravis.nl

Veelgestelde vragen
Hieronder ziet u een overzicht van veelgestelde vragen. Mogelijk staat het antwoord op uw vraag hier al bij.
Staat uw vraag er niet tussen? Kijk dan op de website www.bariatrischcentrum.nl of neem contact op met de obesitasverpleegkundige.
Vragen over medicijnen:
- Hoelang moet ik mijn trombosespuitjes gebruiken? Thuis moet u iedere avond rond 20:00 uur een trombosespuitje (Fragmin®) inspuiten, tenzij anders met u afgesproken. Dit doet u 28 dagen lang vanaf de dag dat u het ziekenhuis verlaat.
- Hoe lang moet ik mijn maagbeschermer gebruiken? U hebt van ons Omeprazol® voorgeschreven gekregen. Rokers moeten de Omeprazol® 12 maanden gebruiken en niet rokers 3 maanden.
- Ik val zoveel af, moet ik dezelfde dosis medicijnen blijven gebruiken? Uw lichaamsgewicht beïnvloed sommige medicijnen. Als u de klachten, bijvoorbeeld duizeligheid, niet vertrouwt kunt u het beste een afspraak maken met uw huisarts. Met uw huisarts kunt u overleggen over het aanpassen van uw medicatie aan uw nieuwe gewicht. Mensen met suikerziekte moeten de hoeveelheid medicijnen extra laten controleren.
- Mag ik littekenzalf gebruiken? Ja, dit mag u gebruiken nadat u voor wondcontrole terug bent geweest. U kunt deze kopen bij de drogist.
- Welke pijnmedicatie mag ik thuis gebruiken? U mag thuis Paracetamol® gebruiken. Neem bijvoorbeeld zetpillen van 1000 mg Paracetamol®. U mag deze max. 4 keer per dag gebruiken. Deze zijn zonder recept verkrijgbaar bij de apotheek of drogist. U kunt ook fijngemalen Paracetamol® innemen met een beetje water.
U heeft ook pijnmedicatie meegekregen voor de eerste dagen, namelijk Oxycodon®. Met hierbij Movicolon® en Ondansetron®. De Movicolon® moet u gebruiken bij inname Oxycodon®, dit in verband met verstopping. Ondansetron® is tegen misselijkheidsklachten. - Moet ik de medicijnen die ik normaal thuis gebruik fijn malen? Nee, deze mag u gewoon in zijn geheel innemen. Let wel op met bepaalde medicijnen. Lees hiervoor ook de volgende vraag.
- Waar moet ik op letten bij mijn medicijngebruik in het algemeen? U mag medicijnen in zijn geheel innemen. Laat na uw operatie aan uw apotheker, huisarts en eventuele andere hulpverleners weten welke operatie u heeft gehad. Zij kunnen daar rekening mee houden als zij medicijnen voorschrijven. Bepaalde medicijnen kunnen schade veroorzaken aan uw maag of slokdarm. Hieronder vindt u een overzicht van medicijnen en behandelingen waarbij u extra op moet letten.
| Voorbeelden: | Uitleg: |
Sommige pijnstillers | Advil®, Aleve®, Brufen®, Diclofenac®, Nurofen® en Voltaren®. Aspirine, Ascal® of acetylsalicylzuur | Deze pijnstillers kunnen schade veroorzaken aan maag en slokdarm. Wij adviseren Paracetamol® te gebruiken. |
Anti botontkalkings- medicijnen | Actonel®, Alendronaat® en Fosamax®. | Deze medicijnen kunnen ernstige schade aanrichten in de slokdarm. Probeer deze medicijnen, waar mogelijk, te vermijden. |
Sommige plastabletten (diuretica) | Hydrochloorthiazide | Plastabletten kunnen een kalium tekort veroorzaken. Dit tekort kunt u niet aanvullen met uw voeding. Ook kaliumtabletten zijn af te raden. Deze brengen ook schade aan in de slokdarm. Er bestaat ook een kans op uitdroging na de operatie. |
Trombose dienst | Vitaminepreparaat met vitamine K | Vertel uw trombosedienst altijd welke operatie u heeft gehad. Zij kunnen hier dan rekening mee houden. |
Vragen over klachten:
- Wat moet ik doen bij misselijkheid en braken? Misselijkheid en braken zijn de meest voorkomende klachten. Vooral tijdens de eerste dagen na de operatie. Snel eten of drinken tijdens het eten kan dit veroorzaken. Of door niet goed te kauwen of een te grote hap te nemen in één keer. Probeer dit te voorkomen en braken te vermijden. Het maagzuur veroorzaakt irritatie van de slokdarm en beschadigt het gebit. Vraag eventueel advies aan uw diëtist.
- Mijn littekens verbranden snel in de zon, klopt dit? Ja, littekens zijn gevoelig voor de zon. Gebruik zonnebrandcrème met een hoge beschermingsfactor.
- Wat zijn ‘dumping’ klachten? De term ‘dumping’ zult u vaker horen van de diëtist. Het zijn klachten zoals misselijkheid, krampen, diarree, futloosheid, zweten en een versneld hartritme. Deze klachten kunnen te maken hebben met het te veel nemen van suiker en suikerhoudende producten. Het kan ook zijn dat u te snel heeft gedronken na een maaltijd. Te veel of te snelle inname van andere voedingsstoffen kunnen soortgelijke klachten veroorzaken. Bijvoorbeeld bij vet of kruidig eten. Normaal gesproken komen deze klachten bij een helder en dik vloeibaar dieet (nog) niet voor.
Vragen over bewegen:
- Wanneer mag ik weer bewegen/sporten? Luister naar uw lijf. Wanneer iemand weer kan bewegen en sporten is heel verschillend. We adviseren om de eerste 4 weken niet meer dan 5 kg te tillen. En til altijd vanuit uw benen. Vanaf 2 weken mag u matig intensief bewegen, bijvoorbeeld wandelen of fietsen. Hierbij mag u wel voelen dat u iets doet maar niet zo veel dat u buiten adem raakt. Zes weken na uw operatie mag u uw sportieve activiteiten gaan opbouwen.
- Kan ik mij opgeven voor de beweeglessen? Fysiotherapeuten geven de beweeglessen. U maakt tijdens deze lessen kennis met uw veranderende lichaam en krijgt plezier in het bewegen. De lessen zijn gratis en aangepast aan iedere deelnemer. De lessen zijn hierdoor voor iedereen toegankelijk. Ook met een lichamelijke beperking kunt u deelnemen aan de bewegingslessen. De beweeglessen vinden plaats in de sportzaal in ons centrum. U kunt zich hiervoor opgeven door het aanmeldformulier in te vullen. Dit formulier kunt u vinden op de website: www.bariatrischcentrum.nl onder het hoofdstuk ‘contact’.
- Kan ik ook sporten in mijn eigen woonplaats? Ja, dit kan en mag. Het liefst onder begeleiding van een fysiotherapeut of medische fitness. De kosten hiervoor zal u zelf moeten betalen.
- Mag ik zwemmen? U mag gaan zwemmen als de wondjes dicht zijn. Ongeveer 3 weken na de operatie heeft u een afspraak met de obesitasverpleegkundige. Zij zal de wondjes controleren. U mag pas in bad als de wondjes dicht zijn. Douchen mag wel.
Overige vragen:
- Wanneer moet ik weer naar het bariatrisch centrum voor de eerste controle en hoe ziet het verdere traject eruit? Zie hieronder het tijdsschema.
Behandeltraject na operatie
|
|
|
|
|
2 weken
| 3 weken | 8 weken | 12 weken | 4 maanden |
Groepsvoorlichting diëtiste | Afspraak bij obesitasvpk | Individuele afspraak diëtiste | Afspraak bij psycholoog | 1e controle bij chirurg (2 weken vooraf bloed laten prikken!) |
- Er zijn themabijeenkomsten nazorg bij de psycholoog en diëtist, hoe kan ik mij daarvoor opgeven?
We adviseren u om ongeveer 5 maanden na uw operatie de themabijeenkomsten van de psycholoog en diëtiste te volgen. Deze zijn gratis en speciaal voor u gemaakt. Bezoek www.bariatrischcentrum.nl voor meer informatie > agenda.
Aanmelden kan via poli.bariatrie@bravis.nl
Voor specifieke vragen over de bijeenkomsten kunt u een e-mail sturen naar: psycholoog.bariatrie.boz@bravis.nl of dietist.bariatrie.boz@bravis.nl - Hoeveel zal ik afvallen na de operatie? Dit is per persoon heel verschillend en afhankelijk van veel factoren. Dit hangt bv af van uw voedingspatroon voor en na uw operatie. Weeg uzelf bij voorkeur niet vaker dan 1x per week. Naast of in plaats van de weegschaal kunt u een meetlint gebruiken om uw buikomtrek te meten. Het meetlint legt u dan rond uw taille vlak boven het heupbeen. Zo kunt u ook de effecten zien.
- Ik heb suikerziekte, hoe wordt mijn suiker nu gecontroleerd? Uw huisarts of internist is door ons op de hoogte gesteld van uw operatie. Deze zal de aanpassingen doen voor uw suikermedicatie en niet het Bariatrisch Centrum. Wij zullen wel uw instelwaarde blijven prikken om te zien of uw suiker verbetert, maar uw huisarts of internist zal uw medicatie aanpassen.
- Wanneer mag ik weer auto rijden? Wij adviseren u dit na te vragen bij uw verzekering. In principe mag u als u zich weer goed voelt autorijden.
01/25



